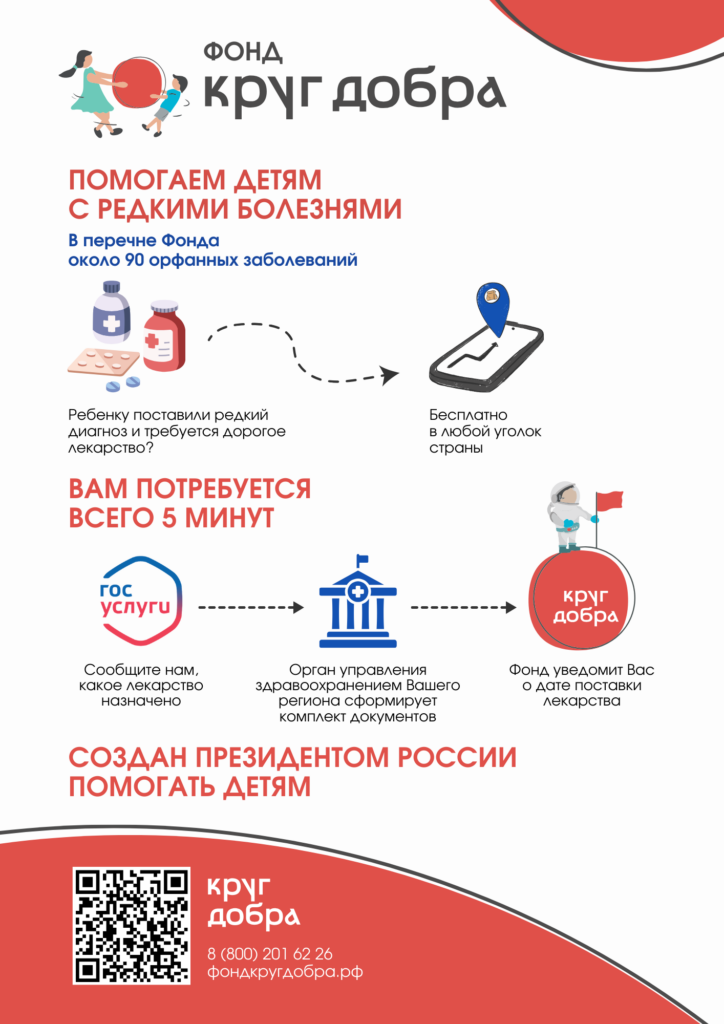
План подготовки ГБУЗ Таштагольская РБ к отопительному периоду 2026-2027 гг.
Май
2026Апр
2026Профилактический видеоролик «Сожженные в Интернете судьбы», подготовленный КЛУ МВД России
Апр
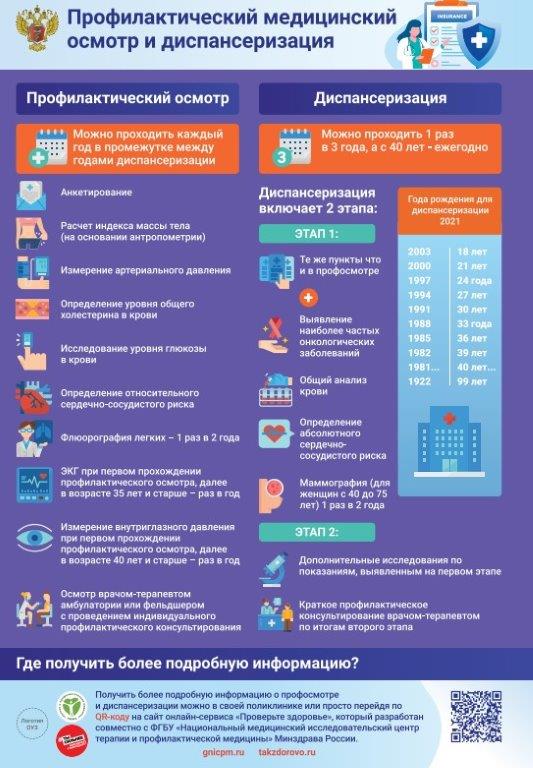
2026Ежегодно Правительство РФ утверждает Программу государственных гарантий, призванную обеспечить граждан бесплатной, качественной и доступной медицинской помощи. Документ на 2026 год разработан с учетом стратегических задач, поставленных Президентом России. Его главная цель – не просто увеличить продолжительность жизни граждан, а значительно повысить её качества. Разбираемся, какие ключевые нововведения ждут пациентов с полисом ОМС уже в ближайшее время.
От центров здоровья к центрам медицины здорового долголетия
Ключевой тренд новой Программы госгарантий – смещение акцента на профилактику. Созданные на базе поликлиник центры здоровья с 2026 года трансформируются в центры медицины здорового долголетия. Теперь на их базе можно будет пройти обследования, направленные на оценку функциональных и адаптивных резервов организма.
«Основная задача – выявить факторы риска, которые могут привести к преждевременному старению и развитию хронических неинфекционных заболеваний, – поясняет Валентина Ярцева, директор Новокузнецкого филиала Территориального фонда ОМС Кемеровской области – Кузбасса. – По сути, это комплексный «чек-ап» для тех, кто хочет прожить до глубокой старости, оставаясь активным и здоровым как можно дольше».
Сердце под контролем: сроки ожидания сокращены вдвое
Одно из самых значимых изменений 2026 года – сокращение сроков ожидания медицинской помощи для пациентов с сердечно-сосудистыми заболеваниями.
Теперь при подозрении на заболевание сердечно-сосудистой системы врачи-специалисты (например, врач-кардиолог) должны проконсультировать пациента в течение трех рабочих дней, а необходимые инструментальные и лабораторные исследования должны быть проведены в течение семи рабочих дней. Ранее сроки проведения консультаций и диагностических исследований не должны были превышать 14 рабочих дней.
Скорректированы и сроки ожидания плановой госпитализации: теперь получить специализированное лечение в стационаре можно вдвое быстрее – за семь рабочих дней вместо прежних 14-ти.
Дистанционный контроль: врач всегда на связи
Впервые в базовую программу ОМС включено положение о проведении дистанционного наблюдения за пациентами с артериальной гипертензией и с сахарным диабетом. Специальные глюкометры и тонометры с функцией передачи показателей глюкозы в крови и артериального давления через мобильное приложение позволяют лечащему врачу в режиме реального времени отслеживать состояние здоровья пациентов.
«Врач видит динамику показателей онлайн, – комментирует Валентина Сергеевна. – Это дает возможность своевременно корректировать лекарственную терапию, назначать очные и дистанционные консультации и предотвращать острые состояния, не дожидаясь визита пациента с жалобами на самочувствие».
Холестерин – в фокусе особого внимания
С 2026 года при прохождении профилактических осмотров и диспансеризации гражданам будет проводиться анализ крови на определение уровня липопротеида (a) – однократно для всех пациентов в возрасте с 18 до 40 лет, а также оценку липидного профиля (детальный анализ холестерина и его фракций, триглицеридов). Периодичность проведения данного обследования зависит от возраста пациента:
- с 18–39 лет – один раз в шесть лет,
- с 40 лет и старше – один раз в три года.
Эти диагностические исследования позволяют выявить признаки дислипидемии (повышенного уровня холестерина), оценить риски развития атеросклероза и других сердечно-сосудистых заболеваний и своевременно начать профилактику и лечение, чтобы предотвратить развитие сосудистых катастроф.
Борьба с гепатитом С
Продолжается системная работа по борьбе с хроническим вирусным гепатитом С. В Программе государственных гарантий на 2026 год предусмотрены нормативы по его диагностике. Так, в рамках диспансеризации граждане в возрасте от 25 лет и старше смогут бесплатно сдать анализ крови на определение РНК вируса гепатита С (методом ПЦР) – с периодичностью один раз в 10 лет. Это высокоточное исследование позволяет обнаружить болезнь на ранней стадии, даже при отсутствии симптомов заболевания.
Репродуктивное здоровье: новые возможности
Демографическим вопросам в новой Программе госгарантий уделено особое внимание. Расширяется программа диспансеризации, направленная на оценку репродуктивного здоровья. С этого года в программе диспансеризации для оценки женского репродуктивного здоровья на первом этапе внесены изменения. Женщинам в возрасте с 21 до 49 лет один раз в пять лет будут бесплатно проводить анализ на определение ДНК вируса папилломы человека (ВПЧ) высокого канцерогенного риска в отделяемом (соскобе) из цервикального канала методом ПЦР. При положительном результате анализа на ВПЧ проводится жидкостное цитологическое исследование микропрепарата шейки матки.
Кроме того, с 2026 года в систему ОМС включено неинвазивное пренатальное тестирование (НИПТ). Этот безопасный и высокоточный скрининговый метод позволяет уже в первом триместре беременности оценить риск развития у плода таких хромосомных аномалий, как синдромы Дауна, Эдвардса, Патау. Технология основана на анализе внеклеточной фетальной ДНК плода, которая в небольшом количестве циркулирует в крови матери. Исследование назначается строго по медицинским показаниям.
Телемедицина: помощь без границ
В Программе госгарантий впервые появился отдельный раздел, посвященный телемедицине. Дистанционные телемедицинские консультации в формате «врач – врач» и «врач – пациент» становятся неотъемлемой частью системы ОМС. Это нововведение особенно важно для маломобильных граждан и жителей отдаленных поселков Кузбасса, для которых поездка к специалисту зачастую связана с серьезными трудностями. Записаться на телемедицинскую консультацию граждане могут самостоятельно через национальный мессенджер MAX.
«Все эти меры направлены на решение конкретной задачи – сделать медицинскую помощь доступной, максимально персонализированной и своевременной, – резюмируют Валентина Ярцева. – Новые медицинские технологии и сокращенные сроки ожидания позволят выявлять заболевания на ранних сроках, эффективнее лечить их и, в конечном итоге, сохранять здоровье жителей региона на долгие годы».
Мар
2026Мар
2026Эксперты из федеральных медицинских центров помогают лечить сложных пациентов в Кузбассе
Представители ведущих научных медицинских исследовательских центров России начали работу в Кузбассе. Они проводят серию выездов в учреждения здравоохранения региона, цель которых — повысить эффективность оказания медицинской помощи. Это стало результатом взаимодействия с Минздравом РФ, организованного по инициативе губернатора Ильи Середюка.
Так, нач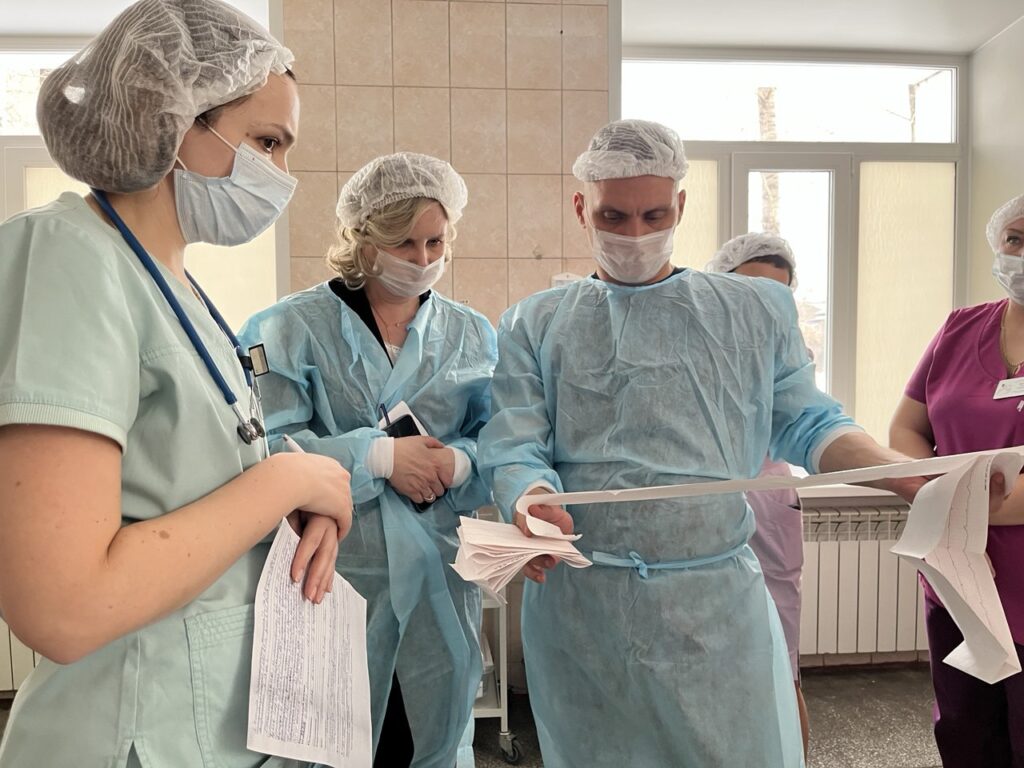 ались консультации специалистов по детской нефрологии и гастроэнтерологии. Первые 14 маленьких пациентов уже получили консультативную помощь, для пяти из них прорабатывается возможность дальнейшего лечения в федеральных медучреждениях.
ались консультации специалистов по детской нефрологии и гастроэнтерологии. Первые 14 маленьких пациентов уже получили консультативную помощь, для пяти из них прорабатывается возможность дальнейшего лечения в федеральных медучреждениях.
«В лечении и спасении пациентов важна каждая деталь. А специалисты ведущих НМИЦ России помогают нам свежим взглядом оценить привычную работу. Они будут работать в Кузбассе в течение целого месяца, в программе посещения — как крупные больницы, так и небольшие учреждения. Коллеги оценят организацию плановой и экстренной медицинской помощи, поделятся лучшими практиками и рекомендациями, которые мы обязательно примем к исполнению», — отметил министр здравоохранения Кузбасса Андрей Тарасов.
В Новокузнецкой станции скорой медицинской помощи выездная группа оценила систему приема и распределения вызовов, качество ведения документации, состояние автопарка. Особое внимание было уделено системе дистанционной передачи электрокардиограмм и получению заключений. Такая система создана в регионе на базе Регионального сосудистого центра. В свою очередь, в акушерском стационаре №2 Новокузнецкой клинической больницы №1 им. Г.П. Курбатова эксперты изучили готовность реанимационной помощи новорожденным детям, обсудили с кузбасскими коллегами тактику ведения пациентов с экстремально низкой массой тела. Комплексная оценка был проведена и в отношении процессов медицинской помощи в Новокузнецкой городской клинической инфекционной больнице имени В.В. Бессоненко.
В Ленинске-Кузнецком специалисты посетили отделение скорой медицинской помощи и приемное отделение Кузбасского клинического центра охраны здоровья шахтёров им. св. вмц. Варвары. В учреждении комиссия проверила оснащение выездных машин, исправность медицинского оборудования и укладок, оценила условия работы персонала и организацию внутренней навигации пациентов. В Таштагольской районной больнице одна из выездных групп проверила, как организована работа в приемном отделении, санпропускнике, а также кабинете компьютерной томографии.
Как рассказала руководитель группы, заведующая отделом аналитики и контроля качества организации медицинской помощи Санкт-Петербургского государственного педиатрического медицинского университета Ульяна Агеева, работа экспертов в регионе в первую очередь направлена на то, чтобы пациенты получили экспертную помощь, не выезжая за пределы региона, а если выезд все же окажется необходим — попали в федеральную клинику максимально подготовленными.
«Специалисты национальных центров дают методические рекомендации по усовершенствованию и оказанию медицинской помощи детям, в том числе по корректировке локальных нормативных актов. Кроме того, они совместно разбирают сложные клинические случаи и проводят телемедицинские консультации», — отметила Ульяна Агеева.
Начальник отдела перспективного развития Первого Санкт-Петербургского государственного медицинского университета Вадим Теплов отметил, что Кузбасс стал одним из субъектов, вошедших в 2026 году в федеральный проект «Совершенствование экстренной медицинской помощи» нацпроекта «Продолжительная и активная жизнь».
«Наш приезд — часть плановой работы, основные задачи которой — оценить состояние службы скорой медицинской помощи. Впереди у нас запланирована встреча в минздраве Кузбасса, там мы донесем наши позиции. В целом можно уже сейчас сказать, что служба скорой помощи в регионе работает на должном уровне, но всегда есть потенциал для дальнейшего роста», — сказал Вадим Теплов.
Мар
2026Мар
2026КАК ПОЛУЧИТЬ ВЫПИСКУ ИЗ ЕРЗЛ И ПРИКРЕПИТЬСЯ К НОВОЙ ПОЛИКЛИНИКЕ: РАЗЪЯСНЯЕТ ТФОМС
Сегодня на вопросы наших читателей о получении медицинской помощи по полису ОМС отвечает начальник отдела организации ОМС Новокузнецкого филиала ТФОМС Кемеровской области – Кузбасса Наталья ПЕТРОВА.
– Что такое выписка из ЕРЗЛ и как её получить?
Виктор Михайлович, г. Новокузнецк
– Выписка из Единого регистра застрахованных лиц (ЕРЗЛ) – это документ, который содержит сведения о полисе обязательного медицинского страхования. С 1 декабря 2022 года в системе ОМС действуют цифровые полисы, и выписка из ЕРЗЛ – одна из его форм, наряду с бумажным бланком и пластиковой картой.
Выписка из ЕРЗЛ может быть на бумажном носителе и в виде штрихового кода, который содержит сведения о застрахованном лице:
– номер полиса,
– фамилия, имя, отчество (при наличии),
– пол,
– дата рождения,
– срок действия полиса (при наличии).
Получить выписку из ЕРЗЛ можно:
– в офисе страховой медицинской организации – в день подачи по письменному запросу застрахованного лица;
– сформировать самостоятельно через Единый портал государственных и муниципальных услуг («Госуслуги»).
Если у гражданина подтвержденная учётная запись и есть согласие на предоставление Фонду ОМС персональных данных, то данные о полисе ОМС автоматически появятся в личном кабинете. Если полиса раньше не было, то нужно загрузить сведения из Единого регистра застрахованных лиц. Для этого необходимо:
– зайти в личный кабинет, выбрать вкладку «Документы», а затем «Здоровье»;
– перейти в раздел «Получите данные о своём полисе ОМС» и кликнуть «Запросить».
Обычно цифровая копия полиса становится доступна в аккаунте в течение 15 минут, но иногда при большой нагрузке на сервис этот процесс может занять до пяти дней.
– Как можно записаться на прием к врачу, если в регистратуру дозвониться не получается? Анастасия г. Осинники
– Записаться на прием к врачу можно несколькими способами.
Если вам удобнее делать это по телефону, то можно позвонить на единый бесплатный номер «122». Это единая региональная информационно-справочная служба. Звонить можно как с мобильного телефона, так и со стационарного. Звонки бесплатные, принимаются ежедневно и круглосуточно.
Записаться на прием можно дистанционно – через портал «Госуслуги» в разделе «Здоровье» (кнопка «Запись к врачу») и через сайт «Врач42».
Также вы можете лично обратиться в поликлинику и записаться к врачу в регистратуре или через инфомат.
Когда у пациентов возникают сложности с записью на прием, мы рекомендуем обращаться за содействием к страховым представителям. Для этого необходимо позвонить на телефон горячей линии страховой медицинской организации, в которой пациент застрахован по обязательному медицинскому страхованию. Данные о страховой компании указаны на обратной стороне полиса ОМС, на сайте в сети Интернет, в личном кабинете на портале «Госуслуги».
Деятельность службы страховых представителей, работающих в рамках ОМС, направлена на защиту прав застрахованных граждан, в том числе путем информированного сопровождения на всех этапах оказания медицинской помощи.
– Переехал с семьей из Анжеро-Судженска в Калтан. Как прикрепиться к новой поликлинике? Олег, г. Калтан
– Для того, чтобы прикрепиться к медицинской организации по новому месту жительства, вам необходимо лично или через своего представителя (по доверенности) обратиться в регистратуру выбранной поликлиники и подать письменное заявление о выборе медицинской организации на имя главного врача. Вместе с заявлением нужно будет предъявить паспорт (свидетельство о рождении), полис ОМС и СНИЛС. Иностранные граждане дополнительно представляют документы, подтверждающие законность их пребывания в Российской Федерации.
Заявление будет рассмотрено в течение двух рабочих дней, после чего вам сообщат о принятом решении в устной или письменной форме (лично или посредством почтовой, телефонной или электронной связи).
С 1 сентября 2025 года, в соответствии с новым порядком выбора медицинской организации, заявление можно подать и в электронном виде через личный кабинет на портале «Госуслуги», подписав заявление простой электронной подписью.
Напоминаем, что по закону граждане имеют право поменять поликлинику прикрепления один раз в течение года, чаще – в случае смены места жительства или пребывания (факт изменения места жительства необходимо подтвердить документально).
– Поступил звонок на мобильный телефон с просьбой заменить полис ОМС. Он у меня в виде пластикой карты. Зачем его менять?
Ирина Сергеевна, г. Новокузнецк
– К сожалению, в последнее время гражданам стали поступать звонки от телефонных мошенников. Злоумышленники представляются сотрудниками страховых компаний или территориальных фондов ОМС, служащими региональных минздравов и сообщают, что полисы ОМС «старого» образца необходимо заменить на цифровые или, например, продлить их действие. После этого добавляют, что внедрение цифровых технологий позволяет сделать это дистанционно – по телефону, достаточно назвать код из СМС или перейти по отправленной ссылке. Иногда предлагают оплатить продление полиса по присланным реквизитам.
Это всего лишь малая часть схем обмана, которые используют телефонные мошенники.
Чтобы не попасться на удочку аферистов, следует запомнить, что:
– гражданам России полисы ОМС выдаются бесплатно и действуют бессрочно;
– цифровые полисы ОМС не имеют QR-кодов, только штрих-код;
– все выданные ранее полисы ОМС на бумажном носителе или в виде пластиковой карточки продолжают действовать и замене не подлежат.
Если вам поступил подозрительный звонок, рекомендуем прервать разговор и самостоятельно перезвонить в контакт-центр Территориального фонда ОМС Кемеровской области – Кузбасса по бесплатному круглосуточному номеру 8-800-200-60-68 или в свою страховую медицинскую организацию (номер телефона указан на полисе ОМС, в личном кабинете гражданина на портале «Госуслуги», на сайте страховой компании).